Las mujeres con síndrome premenstrual (SPM) se caracterizan por sufrir síntomas físicos, afectivos y conductuales con consecuencias negativas en su día a día. Emergen al final de la fase lútea, los días previos a la menstruación y desaparecen pocos días después de la misma. El SPM es mucho más común de lo que se cree, acompañando a la mujer, en muchos casos, a lo largo de su vida reproductiva.
“El 50-80% de las mujeres en edad fértil sufren síntomas premenstruales leves y aproximadamente el 30-40% sufren síntomas que requieren de tratamiento”
Los síntomas se pueden agravar hasta producir un cuadro de desorden disfórico menstrual, el espectro más grave de este síndrome, con riesgo de depresiones graves. Si tenemos en cuenta que una mujer suele tener alrededor de 450 ciclos menstruales a lo largo de su vida, sufrir una semana de síntomas llevaría a 8,6 años de síntomas a lo largo de su vida. Síntomas como migrañas, fatiga, alteraciones del estado de ánimo, sensibilidad en las mamas, mayor riesgo de depresión postparto, un mayor absentismo laboral, un impacto negativo en las relaciones sociales y una menor calidad de vida, un verdadero rompecabezas.

La información que rodea a este síndrome es realmente compleja y en muchos casos confusa. Es como un laberinto, hay artículos que te abren una puerta, mientras otros, a su vez, te la cierran en las narices, llevándote una vez más a la casilla de salida. En este primer artículo veremos cuáles son las posibles causas detrás del SPM.
“Como siempre, antes de tratar, el conocer y el entender es un deber”
El ciclo menstrual
Antes de sumergirnos en las vías de acción de este síndrome debemos empezar por lo básico, conocer la fisiología del ciclo menstrual.
“Las dos principales hormonas sexuales femeninas son el estrógeno y la progesterona, ambas tienen fluctuaciones a lo largo del ciclo femenino, aumentando sus niveles en algunas fases y disminuyendo en otras”
La primera mitad del ciclo menstrual (1-14 días) se denomina la fase folicular, al principio de esta, los niveles de estrógenos están bajos y van aumentando hasta llegar a su pico al final de la fase folicular, marcada por la ovulación. La segunda fase es la fase lútea (15-28 días del ciclo). Durante el comienzo de esta fase, hay una leve disminución de los niveles de estrógenos seguidos de un periodo de mantenimiento. En los últimos días de la fase lútea ocurre una abrupta caída de los niveles de estrógenos. En el caso de la progesterona, se mantiene baja durante toda la fase folicular, aumentando progresivamente durante la fase lútea hasta llegar a su pico sobre la mitad de esta fase. Posteriormente, al igual que en el caso de los estrógenos, la progesterona sufre una abrupta caída.
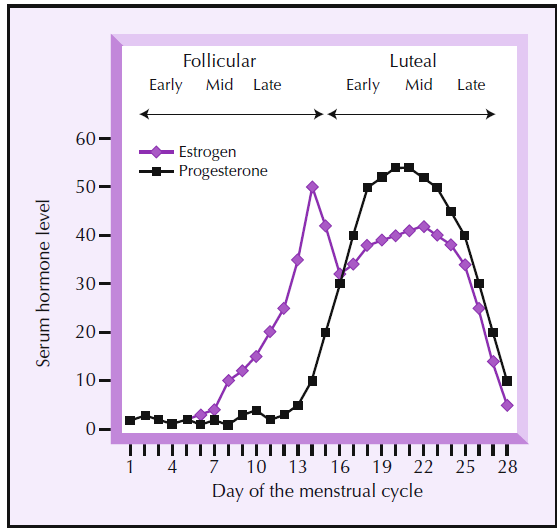
A lo largo de los últimos años han surgido diferentes teorías intentando buscar los mecanismos y los agentes que podían ser claves en el SPM. Desde las hormonas hasta el sistema nervioso central, desde la inflamación hasta el intestino.
LO QUE SE CREÍA SOBRE EL ORIGEN DEL SÍNDROME PREMENSTRUAL
DESEQUILIBRIO HORMONAL
Las hormonas sexuales femeninas tienen un gran abanico de efectos sobre el organismo, como hemos visto, fluctúan a lo largo de un ciclo menstrual normal produciendo un efecto mayor o menor dependiendo de la fase del ciclo en la que nos encontremos.
“La primera explicación que se dio al SPM se sustentaba en las diferencias en las concentraciones de hormonas sexuales que podían haber entre las mujeres con SPM y las mujeres sin SPM al final de la fase lútea”
Teniendo en cuenta las funciones que tienen estas hormonas, puede tener sentido. Los estrógenos pueden modular la actividad emocional aumentando los niveles de serotonina en el cerebro, al aumentar su síntesis y reabsorción. Una menor síntesis de serotonina podría estar detrás de los síntomas de ansiedad típicos del SPM (1).
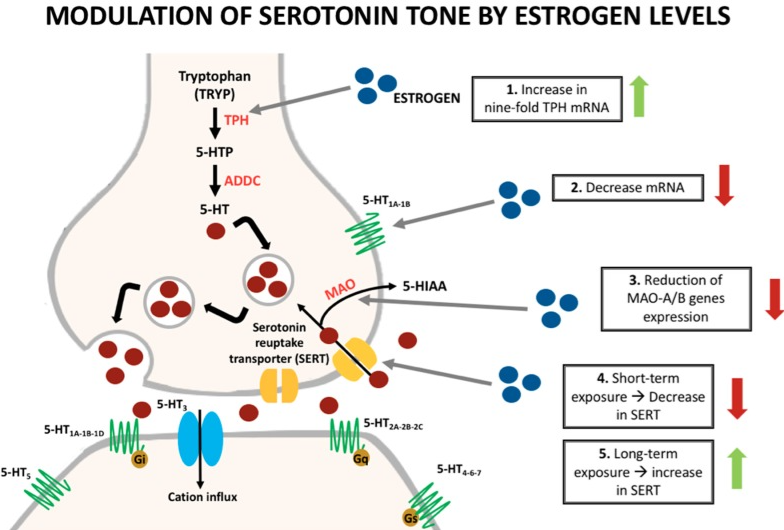
Por otro lado, parece que tanto el estrógeno como la progesterona podrían tener un efecto protector y adaptativo, y niveles muy bajos de ambos podrían anular este papel beneficioso. Además, a nivel nervioso, los estrógenos tienen un efecto excitador mientras que la progesterona parece tener un efecto inhibidor. Un desequilibrio del ratio de ambas hormonas podría producir un entorno nervioso excesivamente excitatorio, aumentando la percepción del dolor y la intensidad de los síntomas del SPM (2).
Perfecto, entonces el problema parece hormonal, pero encontramos una pega,…
“La gran mayoría de estudios no encuentran diferencias en los niveles de hormonas sexuales (estrógeno y progesterona) entre mujeres con o sin SPM (3,4)”
Es cierto que existe cierta evidencia que señala un declive en los niveles de estrógenos como uno de los principales mecanismos que influyen sobre los síntomas del SPM (5), como las migrañas (6). Además puede haber una mayor variación interindividual en las concentraciones hormonales entre mujeres con SPM y parece que el patrón de secreción de estas hormonas no es exactamente el mismo entre las mujeres con y sin SPM, pese a ello, sus niveles se encuentran dentro de los rangos de normalidad y la media dibuja un patrón muy similar al dibujo de las fluctuaciones hormonales típicas de un periodo menstrual normal (7).
Así que estos posibles efectos no pueden deberse, en la gran mayoría de mujeres, a diferencias en las concentraciones de sus principales hormonas sexuales. Debe haber algo más que subyace detrás del SPM, el enigma debe resolverse.

CAUSAS DEL SÍNDROME PREMENSTRUAL
HIPERPROLACTINEMIA
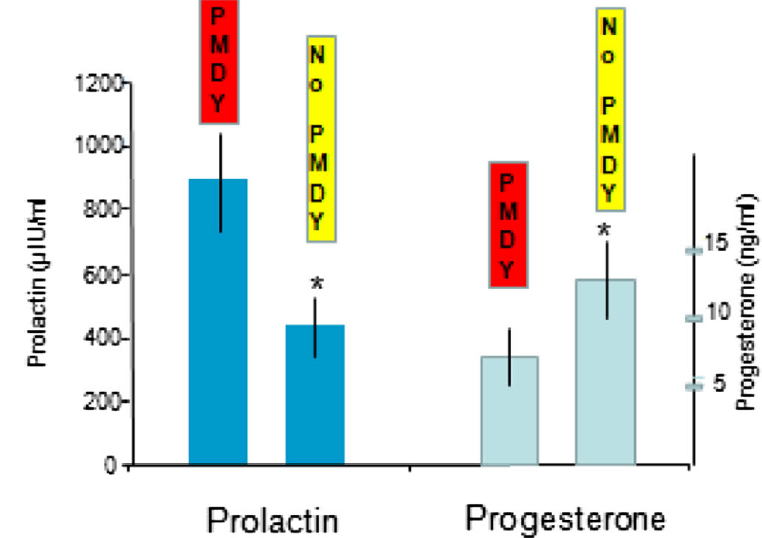
Existen casos de mujeres con SPM y síntomas más típicos de mastalgia menstrual, es decir, dolor cíclico mamario. En su día se hipotetizó que podría haber una hiperprolactinemia latente.
“La prolactina tiene un importante efecto sobre la fisiología de la mujer, por ejemplo en el ciclo menstrual o en el embarazo”
Aunque en reposo las mujeres con SPM presentan niveles normales de prolactina, frente a situaciones de estrés parecen tener una mayor liberación de esta hormona. Este aumento espontaneo de prolactina se da en pulsos, y estos pulsos suelen ser más altos en mujeres con SPM, sobre todo, los días previos a la menstruación. De todas formas, no siempre hay diferencias en las concentraciones de estas hormonas y los síntomas podrían deberse a una mayor sensibilidad a los niveles normales de prolactina o a otros mecanismos que no conocemos (8,9).
DESEQUILIBRIO ENTRE NEUROTRANSMISORES
Hemos visto que las diferencias en los niveles de hormonas sexuales no explican el SPM. Pero, si el problema no está en el emisor del mensaje ¿Dónde está? Pues parece que no es cosa del emisor si no del receptor.
“Las mujeres con SPM tienen dificultades para mantener un equilibrio normal entre los principales neurotransmisores de nuestro organismo, afectando negativamente a los neurotransmisores más importantes como son el glutamato, el GABA o la serotonina”
El glutamato es el neurotransmisor excitador por excelencia, mientras que el ácido γ-aminobutírico (GABA) es un neurotransmisor con un importante rol inhibidor, relajante y ansiolítico. Por último la serotonina, es clave en numerosas funciones fisiológicas, pero es bien conocida como la hormona del bienestar.
“El desequilibrio entre estos neurotransmisores lleva a una alteración del ánimo, de la percepción del dolor y de la respuesta al estrés”
Hay varios factores que pueden influir sobre ellos, aquí hablaremos de los receptores de las hormonas sexuales y del estrés oxidativo.

Receptores rígidos
Parece que la gran mayoría de mujeres con SPM tienen alteraciones en la sensibilidad a los cambios hormonales que ocurren a lo largo del ciclo menstrual (10).
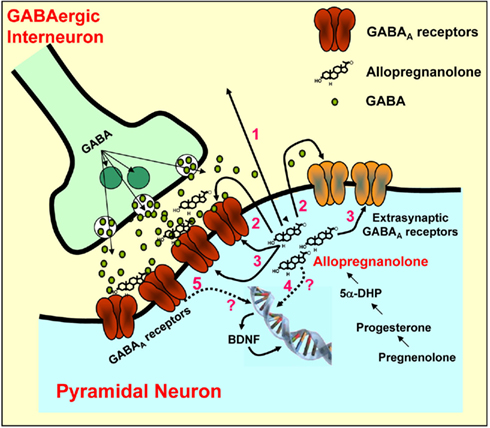
Recordemos que la progesterona, el estradiol (la forma más abundante de estrógeno) o la alopregnanolona (un metabolito de la progesterona) tienen un importante efecto sobre el sistema nervioso central. La alopregnanolona, actúa como un modulador alostérico de la serotonina y del GABA, facilitando su activación.
“En las mujeres con SPM los receptores del sistema GABA parecen no tener la plasticidad suficiente para adaptar su composición a los niveles fluctuantes de la alopregnanolona, rompiendo el equilibrio entre las señales excitatorias e inhibitorias”
Por otro lado, parece que este metabolito tiene un importante rol en la respuesta aguda al estrés, en concreto en su atenuación, finalización y en la vuelta a la calma. La dificultad que pueden tener estas mujeres para activar el sistema GABA podría estar detrás de síntomas como ansiedad, estrés crónico y otros trastornos del estado de ánimo típicos del SPM (11, 12, 13, 14, 15, 16).
Estrés oxidativo
Las especies reactivas de oxígeno son un grupo de moléculas altamente reactivas. Son parte de nuestro sistema de señalización y de defensa contra infecciones. Normalmente nuestro cuerpo mantiene un equilibrio entre la síntesis y la eliminación de estas especies.
“Un desequilibrio entre agentes oxidantes y antioxidantes produce un estado de estrés oxidativo que podría estar tras el SPM”
Nuestras membranas neuronales presentan una gran proporción de ácidos grasos poliinsaturados, una barrera que defiende las neuronas y trasmite señales desde el exterior al interior celular. Este tipo de ácidos grasos son vulnerables a la oxidación, dicho de otra forma, esta barrera se altera con facilidad.
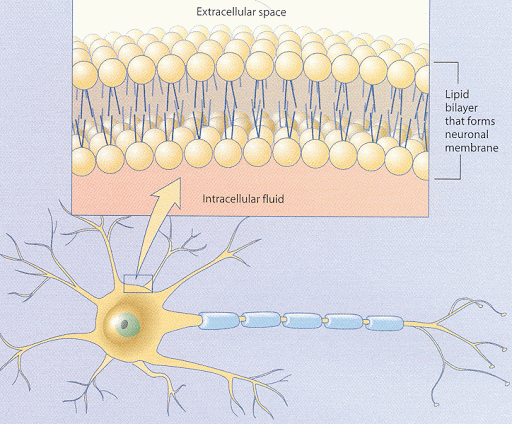
Los problemas en esta membrana pueden ser debidos a un descontrol de radicales libres. La alteración de esta barrera neuronal podría conllevar una menor activación del sistema GABA. O al revés, un sistema GABA alterado podría producir mayores procesos de oxidación en personas como SPM.
“Aumentar los mecanismos antioxidantes de nuestro cuerpo ayudara sin duda al control del SPM (17)”
INFLAMACIÓN DESCONTROLADA
La inflamación es uno de los denominadores comunes detrás de muchas de las enfermedades modernas como son la obesidad y la diabetes tipo 2 (18).
“La inflamación podría estar detrás del SPM, en concreto, la inflamación crónica de bajo grado, un estado constante de inflamación que nuestro cuerpo no es capaz de finiquitar (19)”
En mujeres con SPM encontramos una importante relación entre diferentes marcadores inflamatorios y la severidad del sus síntomas. Hay marcadores como la proteína C reactiva, el ratio neutrófilos-linfocitos, la IL-12 o el IFN-gamma, los últimos dos llegando a duplicarse, que se ven alterados en mujeres con SPM (20).

“El problema no es la inflamación per se, es un proceso imprescindible, el problema es la incorrecta regulación y resolución de la inflamación”
Tras la ovulación hay un aumento de ácidos grasos omega 6 en la membrana celular. Antes de la menstruación, durante la caída de los niveles de progesterona, los ácidos grasos omega 6, en particular el ácido araquidónico, son liberados. Su liberación inicia una cascada de prostaglandinas y leucotrienos (señalizadores de inflamación) en el útero, produciendo una respuesta inflamatoria local (se inicia un proceso de inflamación normal). El problema es cuando no somos capaces de modular y finalizar ese proceso inflamatorio, que se manifiesta en síntomas más generales como nauseas, dolor de cabeza e hinchazón (21).
La incapacidad de dar por sentado un proceso inflamatorio se puede deber a un desequilibrio entre agentes iniciadores de la inflamación, como las prostaglandinas E2, y agentes finalizadores, como las prostaglandinas E1. Este desequilibrio podría multiplicar los efectos de algunas hormonas como la prolactina, aumentando el riesgo de mastalgia, y podría aumentar la retención de líquidos. Recordemos que las prostaglandinas E1 tienen un interesante efecto diurético (22).
“La inflamación es como una llamada de ayuda, no podemos estar constantemente en estado de alarma, creo que todos conocemos la historia de Pedro y el lobo, ¿verdad?”

INTESTINO ALTERADO
La relación entre el intestino y las alteraciones hormonales en la mujer es poco conocida, aun así, cada vez más evidencia observa una influencia recíproca entre ambos. Algunos síntomas como las alteraciones gastrointestinales y una elevada percepción al dolor pueden tener su origen en una alteración del eje intestino-cerebro y una función inmune intestinal alterada. Las mujeres que sufren de patologías intestinales, como síndrome de intestino irritable, pueden sufrir síntomas más intensos del SPM (23).
“El conjunto de bacterias que habita el intestino varía según las fluctuaciones hormonales de la mujer a lo largo de su ciclo”
Los cambios en la composición de la microbiota se manifiesta con una mayor o menor carga de endotoxinas por parte de las bacterias Gram negativas, que suele tener su pico días antes de la menstruación.
“Mujeres con alteraciones de la microbiota (disbiosis) podrían tener una mayor carga de endotoxinas y sensibilidad a las mismas, aumentando su respuesta inmune intestinal”
Curiosamente esta relación entre una mayor carga de endotoxinas y una mayor respuesta inmune intestinal desaparece a veces con la administración de progesterona (24).
Por último, en condiciones normales los estrógenos y sus metabolitos son conjugados en el hígado mediante procesos de metilación, sulfatación y glucuronidación, para su posterior eliminación o reutilización. Después de conjugarse el 65% del estradiol se excreta a través de la bilis al intestino, donde una parte del él será reabsorbido y pasara a la circulación, transportándose a los diferentes tejidos sobre los que actúa. En este proceso hay un paso imprescindible que no he mencionado, para que el estrógeno pueda efectuar sus funciones debe pasar a su estado “activo”, y para ello debe desconjugarse ¿Quién se encarga de este paso? En efecto, nuestra microbiota, mediante la secreción de la enzima beta-glucuronidasa.
“Una menor diversidad de nuestra microbiota y una mayor inflamación intestinal podrían reducir la disponibilidad de esta enzima y el número estrógenos activos, reduciendo sus efectos (25)”
Conclusión
El SPM es tan complejo como interesante, presenta una gran variedad de síntomas diferentes que complica su diagnóstico y tratamiento. Una sensibilidad anormal a las hormonas sexuales, la inflamación crónica de bajo grado o la disbiosis intestinal podrían estar detrás de este síndrome. Hay una gran variedad de factores que pueden influir sobre estas causas y sobre el SPM, desde genéticos hasta psicosociales, desde la obesidad hasta sufrir de experiencias traumáticas (26).
“Próximamente, veremos como cambiar ciertos hábitos cotidianos puede mejorar el día a día de las mujeres con SPM”
Las ciencias de la nutrición y la salud aún tienen un gran camino que recorrer para resolver este rompecabezas, cada día surgen nuevas piezas que nos ayudan a ver la solución con más claridad, os invito a acompañarme en esta investigación.

